Лише близько 10% маломобільних людей, що потребують догляду вдома, отримують допомогу на практиці
18 лютого у Києві відбулася Друга національна конференція «Медико-соціальна допомога людині вдома — наша спільна справа» від ініціативи «Всетурбота». На події презентували результати першого в Україні дослідження «Послуга догляд вдома в громадах: доступність, потреби, прогалини».
Хронічні захворювання, які накопичуються та прогресують із віком, інвалідність, травми та інші медичні стани, через які людина частково або повністю втрачає мобільність, стають дедалі більшим викликом для української системи охорони здоров’я та соціальних послуг. Чверть населення України становлять люди старшого віку. Повномасштабна війна лише загострює цю проблему. Тому потреба у комплексному догляді вдома лише зростатиме.
«Коли людина потребує допомоги вдома, це змінює життя всієї родини. Для Швейцарії важливо підтримувати довготермінові зміни, тому ми системно інвестуємо у розвиток послуг, що формують в Україні екосистему турботи. Презентоване дослідження є важливим кроком на цьому шляху. Більш цілісний погляд на реальні потреби людей та виклики дозволяє ухвалювати дієві рішення й водночас підкреслює, що сталі зміни можливі лише за узгоджених зусиль держави, громад, медичної та соціальної сфер», — зазначає Петро Ільків, координатор проєктів у сфері охорони здоров’я Посольства Швейцарії в Україні.
За оцінками дослідження, від 2 до 3 мільйонів людей в Україні потребують допомоги у щоденній життєдіяльності (гігієна, одягання, прийом їжі, пересування, користування вбиральнею тощо). Водночас у 2024 році соціальну послугу догляд вдома отримували 291 567 осіб, тобто лише 10% від реальної потреби.
Дослідження також показало, що соціальна та медична сфери працюють роз’єднано.
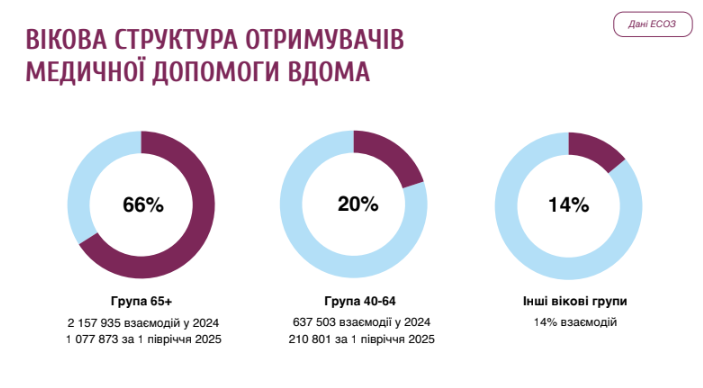
Спостерігаються нерівності у територіальному доступі: соціальна послуга частіше надається в селищах і селах, натомість у містах частіше здійснюються візити медиків додому. Водночас 61,5% отримувачів послуги догляду вдома не мали візитів лікаря або медсестри додому. Медична система практично не виконує роль «воріт» до соціальної послуги: лише 3,5% випадків потрапляють у систему догляду через лікаря первинної ланки.
Частіше люди звертаються самостійно або через родичів. Це свідчить про відсутність проактивного виявлення потреб, чітких маршрутів взаємодії та потребу в комплексному рішенні:
«Сама послуга насправді потребує переосмислення. Коли ми зараз говоримо про догляд вдома, ідеться здебільшого про соціальну частину, а медична складова або не покривається, або покривається частково. А ми розуміємо, що потреби людей, які мають інвалідність, хронічні захворювання, є комплексними. І, відповідно, потребують інтегрованих рішень», — зазначає Наталія Ольберт-Сінько, керівна партнерка агенції One Health, яка втілює ініціативу «Всетурбота» в межах Українсько-швейцарського проєкту «Діємо для здоров’я».
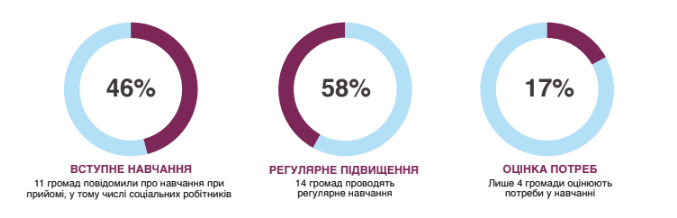
Серед бар’єрів, які ускладнюють налагодження сталого зв’язку між надавачами послуги — відсутність міждисциплінарної підготовки, активних механізмів взаємодії між службами та спільних стандартів оцінки потреб людини. Розмита відповідальність створює умови, коли надавачі послуг не розуміють ролей і меж залученості одне одного. Тим часом низька заробітна плата та нерівномірний розподіл навантаження призводять до вигорання.
На панельній дискусії за результатами дослідження голова Національної служби здоров’я України Наталія Гусак зауважила: «Дискусія про медико-соціальну послугу має починатися з ключового питання — хто несе відповідальність в громаді за людину загалом. Адже кількість інституцій, дотичних до підтримки людини вдома, зростає, однак відповідальність часто розпорошується. У цій системі сімейний лікар залишається одним із перших, хто стикається з комплексними потребами пацієнта, але не може і не має бути єдиною точкою відповідальності».
Дослідження показує, що в середньому один соціальний працівник/-ця працюють з 9-10 отримувачами. А медсестри та сімейні лікарі, попри визначену законодавством відповідальність з надання медичної допомоги вдома за потреби, на практиці залучені у процес без визначених маршрутів та дій.
Неформальні доглядальники — «невидимий фундамент» системи.
Дослідження підтверджує, що найбільше навантаження щодо підтримки людини лягає на плечі тих, хто щодня поруч: близьких, сусідів, родини. 81,8% людей, які мають неформального доглядальника, не отримують соціальну послугу догляду вдома. З-поміж них 77% не проходили навчання. Їхня праця є «невидимою» для системи та суспільства загалом.
Переважаючу більшість таких неформальних доглядальників складають жінки працездатного віку. Через догляд за близькими вони вимушені відмовлятися від кар’єри та докорінно змінювати свій спосіб життя. Належна системна підтримка неформальних доглядальників допоможе реалізувати їх потенціал включення в економічне та соціальне життя країни.
Послуга орієнтована на самотність, а не на складність потреб.
77,3% отримувачів догляду вдома проживають самі. Тим часом серед людей, які мають потребу, але не отримують послугу, самотньо проживають лише 39,4%. Це свідчить, що фактично самотність стала неформальним критерієм доступу. Натомість не завжди враховується комплексність потреб (побутові, функціональні, медичні тощо).
Серед найпоширеніших потреб, які визначає дослідження, є допомога з покупками та прибиранням, підтримка гігієни, пересування по дому та контроль приймання ліків. Відповіді більшості людей свідчать про поєднання соціально-побутових та медично чутливих потреб, що формує запит на інтегровану медико-соціальну модель догляду.
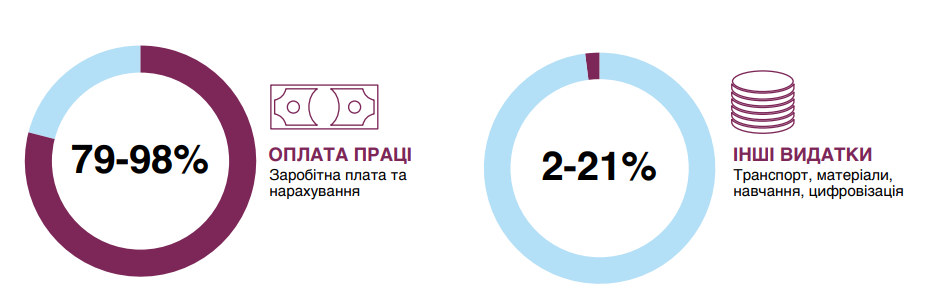
Не менш критичним викликом залишаються прогалини у фінансуванні. Дослідження показує, що більшість громад працює за кошторисним підходом і зарплатоцентричною моделлю: до 98% видатків спрямовують на оплату праці. Водночас обсяг фінансування не пов’язаний ані з кількістю, ані з якістю наданих послуг. За відсутності стимулів система фактично не залишає простору для розвитку, інвестицій та підвищення стандартів догляду.
Зміни мають бути системними.
Комплексний перехід до системи довготривалого догляду, в центрі якої перебувають реальні потреби людини, може включати такі кроки на рівні держави та громад:
- оновлення підходів до визначення реальної потреби у догляді на національному рівні;
- повноцінне включення доглядальників та маломобільних людей у планування та оцінку послуги;
- визначення ролі медсестри з догляду вдома, зокрема чітко визначені межі відповідальності у виявленні потреб та координації допомоги;
- системна та чутлива підтримка неформальних доглядальників (навчання, психологічна допомога, можливості перепочинку);
- забезпечення мінімального гарантованого доступу для всіх незалежно від спроможності громад, де мешкають маломобільні люди;
- створення та підтримка конкурентного середовища як умови якості та доступності послуги довготривалого догляду;
- забезпечення обміну даними між інформаційними системами соціальної та медичної сфер;
- перехід до моделі фінансування, що базується на фактично наданих послугах і враховує реальну складність випадків;
- перерозподіл ресурсів зі стаціонарного догляду на підтримку людей вдома; запровадження стимулів для розвитку послуги догляду вдома та деінституціалізації.
Ознайомитися з аналітичним звітом за результатами дослідження та рекомендаціями можна за посиланням.
_____________________________________________________________________________________
Дослідження «Послуга догляд вдома в громадах: доступність, потреби, прогалини» проведено у серпні-грудні 2025 року ГО PH Capital та ТОВ «Європейський Інститут Політики Громадського Здоров’я» в межах ініціативи «Всетурбота». Дослідження охопило 24 територіальні громади у 6 областях України із загальною чисельністю населення близько 1,2 мільйона людей.
Ініціативу «Всетурбота» втілює агенція One Health у межах Українсько-швейцарського проєкту «Діємо для здоров’я» за підтримки Посольства Швейцарії в Україні.За посиланням інфографіки з ключовими результатами дослідження, які можна використати в матеріалі.